| 3.手術療法 |
|
緊急に手術が必要となるケース |
|
|
・大量出血あるとき(全体の2〜3%) |
|
|
・大腸が腫れあがり毒素が全身に回ってしまったとき |
|
|
・大腸が破れたとき=穿孔 |
|
|
・腸閉塞(腸管を食べたものが通過しないとき) |
|
|
・ガンと合併しているとき
|
|
患者と医者の話し合いで患者の意思を考慮し、決定するケース |
|
|
・ろう孔や膿瘍 |
|
|
|
全体の20% |
|
|
|
潰瘍化した腸に穴が開き、バイパスのように穴の出口が腸のほかの部分や他の臓器に開いてしまった状態。 |
|
|
・治療が難しい狭窄(腸閉塞) |
|
|
|
全体の半数以上 |
|
|
|
腸管の閉塞になると腸の内容物が通過できなくなり生命に危険が生じる。 |
|
|
|
腸の高度な狭窄⇒内容物通過の際に激しい痛みがある。 |
|
|
・難治例 |
|
|
|
全体の10% |
|
|
|
栄養療法や薬物療法を行っても思わしい効果が得られない場合。 |
|
|
|
小児の栄養障害。 |
|
|
・痔ろうなどの肛門周囲病変
|
|
手術が必要となる割合 |
|
|
| 発症後5年 |
⇒ |
15〜50% |
| 発症後10年 |
⇒ |
30〜80% |
|
|
|
|
|
手術の目的 |
|
|
いろんな症状や合併症を取り除く。 |
|
|
|
|
手術はどこを切るか? |
|
|
狭窄またはろう孔の部分の周囲にある数cm〜数10cmにわたる活動性病変の部分を取り除く。 |
|
|
活動性病変以外の部分は残したままにする。 |
|
|
平均すると一回に30cmほどの腸を切除。最も多いのは回盲部(小腸と大腸のつなぎめ近く。) |
|
|
|
現在のクローン病の手術方法には次のものがあります。
(短腸症候群を防ぐため、現在は最小範囲の腸管切除、狭窄形成術が主) |
|
|
基本的には回復手術を行う。 |
|
|
1.腸管切除+吻合
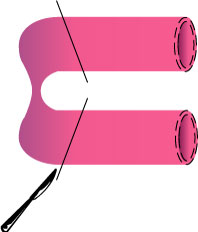 |
⇒
|
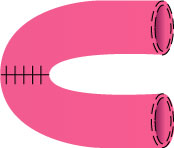 |
|
|
|
2.バイパス術
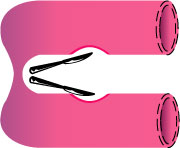 |
⇒ |
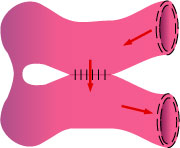 |
※→は新しい消化物(食べもの)の流れ
|
|
|
3.狭窄形成術
 |
⇒ |
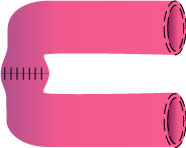 |
(病変部をあえて切除せず、切開を加えて拡張する)
|
|
|
4.腹腔鏡下手術
|
|
|
|
(開腹せずに、お腹に開けた小さな穴から腹腔鏡を通して行う。※術後の痛みが少なく、入院期間が短く手術の跡も小さい。) |
|
|
5.セトン療法(シートン療法)による痔ろう手術
|
|
|
|
(→クローン病と痔ろうへ) |
|
|
|
|
手術後の経過と変化 |
|
|
病変を切除しても、残った消化管に病気が再発する可能性がある。 |
|
|
栄養状態が非常によくなる。(貧血も改善され、顔色もよくなり、体重も増加する。 |
|
|
入院期間は2週間から数ヶ月におよぶ。 |
|
|
|
|
手術後の再発について |
|
|
再発が多いのは吻合部の近く。(切除した腸同士をつなぎ合わせた部分) |
|
|
再発した場合は栄養療法と薬物療法を行う。 |
|
|
再発する確立は平均年間8〜10%。術後5年で約50%。 |
|
|
再発した場合は再手術を行う場合もある。 |
|
|
|
|
クローン病と人工肛門 |
|
|
直腸に活動性病変があり手術適応となった場合、直腸を切除し、人工肛門(ストーマ)に置き換える場合がある。 |
|
|
それほど頻度は高くない=10%。 |
|
|
直腸に活動性病変がある場合の肛門からの分泌液や便の漏れ、肛門の腫れ、痛み、発熱が人工肛門に変えるとそれらの症状から開放され、生活状況(QOL)を確実に高める。 |
|
|
人工肛門にはわずらわしさや困難がともなう。
|

