|
訳者コメント: アメリカ神経学会のガイドラインシリーズが自閉症を取り上げ,スクリーニングと診断に関してのコンセンサスを提供しています.問題点を早期に見つけて早期から対策を立てていくという方針で,フローチャートでは厳密な診断よりも前に早期療育の開始と記載されている点など,学ぶべき点が多々あります.自閉症の頻度は0.2%(500人に一人)と記載されており,これまでの総論的論文の中では一番高い値です.鉛中毒合併のリスクを指摘していることも新しい点です.その他,一卵性双生児の一致率は健常者との区別が可能な広義の自閉症傾向で92%としている点,CTやMRI検査では有意な脳形態異常の増加はないとしている点,消化管異常やアレルギーとの関連の証明は不十分であるとしている点,全例で脳波検査を行うべきかどうかはエビデンスが不十分としている点,ガイドラインとしては脳画像診断をルーチンに行うかどうかは結論がでていないとしている点,感染や免疫現象をトリッガーとして研究テーマに掲げている点,などが重要な内容です. |
(概訳)
概要:自閉症の頻度は500人に一人と言われている.しかし,自閉症診断のためのルーチンスクリーニング手段が普及していないために,小学校入学直前になるまで診断がついていないケースもしばしば存在する.自閉症児の早期診断と,よちよち歩きの頃や小学校入学前の集中的早期介入(治療)は,多くの自閉症児の予後を改善する.この実践的パラメーターについてのレビューは,経験的な証拠を総括し,自閉症児の診断のための特別勧告を提供する.このアプローチのためには次の二つのプロセスを必要とする.1)自閉症に特異的なルーチンスクリーニングは,全ての児において,まず非特異的な発達のいかなるタイプでも検出されるように行われ,それから自閉症に特異的な発達タイプを検出するために行われる.2)自閉症を診断し評価し,また他の発達障害から自閉症を鑑別する.
自閉症,自閉症関連状態,広汎性発達障害は,関連する一連の幅広い認知および神経行動障害を含んでおり,中核的特徴は社会性障害,言語性コミュニケーションの障害および非言語性コミュニケーションの障害,行動の反復性パターンである.アメリカでは15歳以下の6万人から11万5千人が自閉症の診断基準を満たしており,1万人あたり10人から20人が自閉症である.最近の1300家族の調査結果では,多くの親は18ヶ月までに児の異常に気づいており2歳までに医療機関へ相談しているにも関わらず,自閉症の診断年齢は6歳前後である.最初の受診で自閉症と診断されるのは10%以下であり,「心配なら再受診してください」と告げられるか「心配要りませんよ」と言われるのが10%である.その他のケースは平均で40ヶ月の頃に他の専門医のところに紹介され,紹介されたケースの40%は正式に自閉症と診断される.紹介されたケースの25%は「心配要りません」と説明され,25%はさらに別の専門医のところへ紹介される.ほぼ20%は,紹介してもらうためにかなりお願いせねばならず,あるいは個人的に紹介料を払っている.親の30%以上は,専門医に紹介してもらっても,教育や治療や親支援団体への紹介などの提供は得られないと報告しており,わずかに10%のケースで,専門家による問題点の説明が親になされている.家族の約半分が,医学健康ケアコミュニティーよりもむしろ,学校システムや他の親を支援情報源として主なものであるとしている.
自閉症の診断はしばしば,症候が気づかれてから2-3年後になされる.この主な原因は,レッテルをはられることに対する懸念または誤診に対する懸念である.小学校入学前に自閉症児を同定して集中的早期介入(治療)を開始することは,多くの例で有効であることが言われている.自閉症の早期診断および早期介入(治療)は,早期教育計画や家族支援・家族教育の提供,家族のストレスや苦痛に対する対策,および適切な医学的ケアや治療の提供などを促進する.
自閉症児を臨床的に同定するためには,2段階の調査が必要であり,それぞれの段階が患者マネージメントに関する異なる内容を含んでいる(下図).
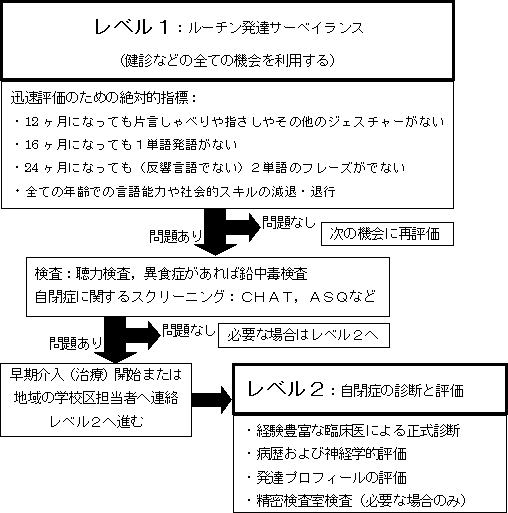
第一段階(レベル1)は,ルーチン発達サーベイランスおよび自閉症スクリーニングであり,全ての児に行われるべきである.最初は自閉症を含む非典型的な発達異常の可能性を検出することを目的とし,その次に自閉症に特異的な 徴候を検出する.精神遅滞や他の医学的または神経学的発達状態は,他の評価を必要とし,ここでは触れない.
第二段階(レベル2)は,自閉症の診断・評価であり,既に診断された児のより詳細な検査や他の発達障害から自閉症を鑑別するためのステップを含んでいる.厳密な診断や評価は,児の臨床プロフィールの特徴を基盤とした至適介入(治療)戦略を決めるために重要である.この2段階調査に関する問題点を追補2にまとめる(下記).また,臨床的証拠をレビューし,あるべき診断手順を勧告する.
|
(追補2)自閉症のサーベイランス,スクリーニング,および診断に関する臨床的問題点
(ルーチン発達サーベイランスと自閉症スクリーニング)
(自閉症の診断と評価)
|
証拠と勧告は,3つの部分に分けて提示する.まず,レベル1は,「ルーチン発達サーベイランスと自閉症スクリーニング」で,レベル2は「自閉症の診断と評価」である.最初にそれぞれの問題点に関し経験的データを示し,その後に特異的な証拠にリンクした勧告を付記する.それぞれの最後に「研究のための勧告」のセクションを設ける.3番目の部分は「コンセンサスに基づく一般的な管理原則」で,一般的コンセンサスに基づく付加的勧告を示す.中核的な障害に関連した行動特性,方法論,臨床的証拠など,自閉症に関する追加情報は,我々のもう一つの論文中にまとめてある(文献1).推奨する発達スクリーニングと診断法はAAN(The American Academy of Neurology)のホームページに提示する(http://www.aan.com/:平成12年10月20日時点でスクリーニング法や診断法のコンテンツはAANのホームページ内にはありません.この論文のPDFファイルは入手可能).
(経過報告)サーベイランス・スクリーニングおよび自閉症診断の専門家たちは,11の専門機関により選別され,1998年6月と1999年1月に召集された.彼らは,公表されている文献からの証拠の質をレビューし評価し,証拠を基盤としたマネージメント勧告のコンセンサスを作り上げた.そしてサーベイランス・スクリーニング・自閉症の診断に関する包括的背景を論文にまとめた(文献1).このパラメーター論文のためにレビューされた証拠は,MEDLINEおよびPsychINFOを使い検索した論文から集められた.「autistic」,「OR autism」,「OR pervasive」,「NOT treatment」を用いて検索を行い,全ての言語に関して関連する論文を集めた.4000件以上の論文が検索され,その内2750の研究が以下の基準に適合した.基準は,1990年以後に公表された臨床論文,レビュー論文,DSM-IVのために行われたメタ解析,1995年のNIHの自閉症に関する科学会議での総括論文などである.専門家たちが選んだ成書からの関連資料もまた集められた.
それぞれの関連論文および成書からの資料は,追補3に示す基準に従って証拠としてのレベルをランク付けした.証拠としてのランクに従って勧告が設定され,追補3に定義してあるように3つの階層に分類した(スタンダード・ガイドライン・オプション).
|
(追補3)
論文・資料の証拠としてのレベル
勧告の3階層
|
レベル1:ルーチン発達サーベイランスと自閉症スクリーニング(証拠の分析)
- サーベイランス・スクリーニングを行う時期や頻度? 第一次医療においては,いかなる場合でも約25%の対象児が発達における問題点を有する.しかし,第一次医療提供者(担当官庁)の30%以下しか標準化されたスクリーニングテストを行っていない.アメリカ小児科学会(AAP)は,健診における柔軟性のある一貫した発達サーベイランス過程の重要性を強調しており,それぞれの発達側面における年齢に合ったスキルについて認知しそれぞれの児を観察するための親の心がけを重視し引き出すことを推奨している.
- 感度が十分で特異的なインフォーメーションを得るための適切な発達スクリーニング用質問項目は何か? 発達スクリーニング法は,標準化された検査アイテムによる大きな集団の対象児スクリーニングを基盤として作られてきた.感度が高く特異性のある発達スクリーニング法は,年齢ステージ質問紙法(the Ages and Stages Questionnaire:ASQ),BRIGANCEスクリーニング法,小児発達検査,発達状態の親による評価法などである.
Denver-II(DDST-II)は,発達スクリーニングとして使われた伝統的な手法であるが,感度が低く特異性を欠くことが指摘されている.R-DPDQ(the Revised Denver Pre-Screening Developmental Questionnaire)は,さらなるスクリーニングを必要とする児を同定するためにデザインされた検査であるが,言語障害の30%しか検出せずまた,精神遅滞児の50%しか検出しないことが報告されている.
- 通常の発達を示す指標をどうやって同定するか?
伝統的な発達言語指標は,たくさんの標準化された小児言語評価法による標準的(健常児の)データに基づいている.報告され認められている範囲内で,次の指標を獲得できていない場合を異常と判断する:12ヶ月になっても片言しゃべりや指さしやその他のジェスチャーがない;16ヶ月になっても1単語発語がない;24ヶ月になっても(反響言語でない)2単語のフレーズがでない;全ての年齢での言語能力や社会的スキルの減退・退行.このような指標が満たされない場合は,発達障害の可能性が高い.
- 親は子供の発達に関して信頼できる情報を提供してくれるか? 737名の対象児を検討した研究では,会話・言語の発達,行動,またはその他の発達に関する親の懸念は,全般的な発達障害を検出するという意味では感度が高く(ちょっとしたことにも心配する:75-83%),特異的である(79-81%)ことを示している.しかし,親が心配しない場合が正常の発達を検出する特異性は47%と低い.親の懸念と標準化された親からのレポートを組み合わせた研究は,第一次臨床においては早期の行動・発達スクリーニングのために,「親の心配」の有無は効果的であることが示されている.
- 自閉症は36ヶ月より早期に診断を確定できるか? 自閉症には生物学的なマーカーがないため,スクリーニングは行動にフォーカスを置かざるを得ない.109人の自閉症者と33人の健常者を比較した最近の研究では,アイコンタクト,人名認識,注意共有,ままごと遊び,模倣,非言語性コミュニケーション,言語発達などにおける問題点は18ヶ月で測定可能である.これらの症候は児においてよちよち歩きの頃から幼稚園まで変化がない.また,ホームビデオ調査によるさかのぼり解析では,自閉症小児と他の発達障害児を区別できる行動は8ヶ月には既に現れている.
現在のスクリーニング法は,精神遅滞や言語遅滞のない自閉症の軽症例(高機能自閉症やアスペルガー障害あるいは年長例や成人例)を同定することはできないかもしれない.
- 自閉症児の弟・妹は自閉症のリスクが高いか? 一般集団における自閉症の頻度は0.2%であるが,兄弟内の頻度はその50倍となり10-20%である.
- 自閉症の可能性の有無にかかわらず,発達遅滞のスクリーニング検査(検査室での検査)は可能か?(正式な聴覚評価) アメリカ会話聴力学会の小児聴力部会は,36ヶ月時の小児聴力評価のためのガイドラインを作成した.それによると,発達遅滞のある全ての児は,特に社会性および言語における発達に遅滞がみられる児においては,正式な聴力評価を行うべきであると勧告している.3つの研究結果が外耳性,聴神経性,混合性の全ての聴力障害が自閉症と合併しておこる可能性があり,また,自閉症児の中には聴力は正常であるのに難聴と誤解されているケースも存在することを示した.加えて,浸出性中耳炎による一過性の難聴もまた自閉症児において合併することがあり得る.
そのような児の聴覚評価は,通常の検査方法を変更する必要がある(例えばオペラント試験法).電気生理学的手法は,聴力感度を評価するのには便利であり,中耳,蝸牛,第8脳神経,聴覚脳幹経路統合などをそれぞれ検討することができる.誘発耳聴発射(evoked otoacoustic emissions)は,蝸牛感覚機能評価に有用であり,時間も費用もかからない周波数特異的な計測法である.同じく周波数特異的な聴覚脳幹反応(auditory brainstem response)は,聴覚閾値の評価では最も有用な電気生理学的方法であり,聴覚が正常な児や感覚神経性難聴の児における,行動的に評価された聴覚閾値との相関も高いことが示されている.
- 自閉症に特異的な精神測定属性を伴った評価が可能か? 小児および幼児を対象とし,感度および特異性がある程度の自閉症スクリーニング法は,最近になってやっと開発され,現在でも多くの研究センターにおけるテーマの一つである.CHAT(The Checklist for Autism in Toddlers)は18ヶ月児を対象とし,自閉症スクリーニング用質問紙法(the Autism Screening Questinnaire)は4歳以上の児を対象とした大集団に有効な方法である.しかし,CHATは軽症例には感度が低く,その他の広汎性発達障害とかアスペルガー症候群と後に診断される例や,非特異的自閉症ケースは通常は18ヶ月児のCHATではひっかけることができない.
PDDST-II(the Pervasive Developmental Disorders Screening Test-II)は出生時から3歳までを対象とし,M-CHAT(the Modified Checklist for Autism in Toddlers)は2歳児を対象とし,ASAS(the Australian Scale for Asperger's Syndrome)は年長の会話可能な児を対象としている.これらの検査法は現在開発中であり,信頼性のチェックをしている段階である.
- 鉛中毒スクリーニング 口-運動ステージの時期が長く,なんでも口に入れてしまう傾向のある発達遅滞児は,特定の環境下では鉛中毒になる危険性が高い.このような児で異食症があれば,鉛暴露の頻度や量が多くなる可能性がある.アメリカ環境衛生センターは,異食症がなくても発達遅滞児は鉛中毒のスクリーニングをすべきであると勧告している.自閉症児の血液中鉛レベルは増加しているとの報告があり,ある研究では18人の自閉症児の血中鉛レベルは,コントロール群より高値であり,自閉症児や小児精神病患者の44%が明らかに異常値を示した.さらに最近の報告では,鉛中毒で治療中の17人の自閉症児を30人のコントロールと比較し,自閉症群の方が血中鉛レベルが高く,環境の密接なモニタリングにもかかわらずほとんどの例で鉛への暴露が続くことが示されている.
レベル1:証拠に基づいた勧告
(臨床実践のための勧告)
- 発達サーベイランスは,幼児から学校年齢まで全ての児を対象として全ての機会を利用して行われるべきである.その後も,全ての年齢で社会性や学習や行動の面で問題が生じた時点で再評価されるべきである(ガイドライン).
- 推薦する発達スクリーニング法は,ASQ(the Ages and Stages Questionnaire),the BRIGANCE Screens,the Child Development Inventories,the Parents' Evaluations of Developmental Statusである(ガイドライン).
- 感度と特異性が欠如しているため,DDST-II(the Denver-II)とR-DPDQ(the Revised Denver Pre-Screening Developmental Questionnaire)は,一次診療における適当な発達サーベイランスとしては推薦することができない(ガイドライン).
- 次の基準のうち,いずれかの場合は,さらに精密な発達評価が必要となる(ガイドライン):12ヶ月になっても片言しゃべりや指さしやその他のジェスチャー(バイバイ)がない,16ヶ月になっても1単語発語がない,24ヶ月になっても(反響言語でない)2単語のフレーズがない,全ての年齢での言語能力や社会的スキルの減退・退行.
- 自閉症児の兄弟は,社会性,コミュニケーション,遊びのスキルなどの獲得や,適応異常行動などの有無を慎重にモニターすべきである.自閉症に関連する症候のみでなく,言語発達遅滞や学習障害や社会性の問題,不安障害やうつ症状においてもスクリーニングが必要である(ガイドライン).
- 自閉症に特異的なスルリーニングは,ルーチンの発達サーベイランスで問題のあった全ての児を対象として行われるべきで,このためにはいろいろな検査法がある(CHATやASQ)(ガイドライン).
- 発達遅滞や自閉症がある児は全て検査室検査を受けるべきで,これには聴力評価や鉛中毒スクリーニングなどがある(ガイドライン).紹介による早期の正式な聴力評価は,熟練した小児耳科医による最新の方法を使った,行動的な聴力評価,中耳機能の評価,電気生理学的方法などを含むべきである(ガイドライン).鉛中毒スクリーニングは,発達遅滞や異食症のある全ての児に行うべきである.もし異食症が遷延する場合は,定期的な鉛中毒スクリーニングが追加されるべきである(ガイドライン).
(研究のための勧告)
- 1歳以下の対象者に対して広く臨床で実用可能な,適切な感度と特異性を持つ自閉症スクリーニング法を開発しその有効性を確認すべきである.
- 現行の自閉症スクリーニング法は以下の点を同定していない.1)自閉症の軽症変異型,2)高機能自閉症やアスペルガー障害を持つ会話可能なケースのように,精神遅滞や言語発達遅滞のない対象,3)年長児や青年期例や若年成人例.これらのグループを同定するための付加的なスクリーニング法を開発しなければならない.
- 自閉症児にみられる可能性がある,典型的でない早期聴覚行動の出現を把握するための研究が必要である.また,末梢聴力感度や閾値上反応の評価のために,自閉症児の聴覚学的特異性に関する研究も必要であろう.
レベル2:自閉症の診断と評価(証拠の解析)
- 誰が自閉症と診断すべきか? 教育者,親,その他のヘルスケアの専門家は,自閉症に特徴的なサインや症候を同定することができるわけであるが,自閉症の診断と治療に熟練した一人の臨床医の存在は通常,正確で適切な診断のためには必須である.臨床家は,いろいろな評価法やレーティングスケールやチェックリストに加えDSM-IVやICD-10のような診断基準を補助として用い臨床判断を行う.これらの評価法や基準は自閉症診断に熟練していない臨床家の場合でも使うべきである.
- 自閉症児を評価する際に医学的および神経学的に注意すべき点は?
(家族歴)家族研究の結果は,自閉症児の1親等家族(first-degree relatives)における自閉症者の率は一般集団の50倍から100倍になることを示した.自閉症者の家系ではまた,社会性障害,認知障害,コミュニケーション障害,学習機能障害,管理能力障害,お決まり行動パターン,不安障害,感情障害,言語障害,実利障害(pragmatic disorders)などの頻度が高いことが知られている.一卵性双生児の一致率はDSM-IVでの自閉性障害では60%,広範自閉症関連状態(the broader autistic spectrum phenotype)では71%,さらに広範囲なフェノタイプ(お決まり行動を伴った社会性およびコミュニケーション障害:健常者との境界線は引くことができる)では92%である.一方,二卵性双生児の一致率は0%であり,認知・社会性・言語障害については一致率が10%である.
(神経病理変化を伴わない頭周長拡大)自閉症児は頭周長が大きく,ほんの一部に大頭症(macrocephaly)がみられる.出生時に頭が大きいとは限らないが,小児中期前には表面化し,おそらく脳成長率の増加を示唆しているのであろう.自閉症における神経画像研究では,神経病理学的変化を伴わない脳ボリュームの増大が指摘されている.
(結節性硬化症コンプレックスや脆弱X症候群との関連)精神遅滞のある結節性硬化症患者の17%から60%が自閉症傾向を持ち,そのようなケースはてんかんを伴っている.一方,結節性硬化症を伴った自閉症者の数は0.4%から3%と予想される.てんかんを伴った自閉症児の場合は,結節性硬化症は8%から14%と言われている.臨床研究結果では,脆弱X症候群の3%から25%が自閉症である.しかし,染色体異常検査で自閉症者を調べても脆弱X症候群の例は見つからず,分子レベルでの遺伝子解析でも自閉症者の中の脆弱X症候群の数は少数である.
- 自閉症児の発達プロフィールにおいて特異的に欠落しているものはなにか?
(会話,言語,および言語性と非言語性コミュニケーション)自閉症にみられる言語性および非言語性コミュニケーション障害は,単純な会話の遅れと比べると非常に複雑であるが,発達性言語障害や特異的言語障害とのオーバーラップがみられる.表出言語機能は,完全な緘黙症(mutism:2-3歳でしばしばみられる)から言語が流暢な状態まで巾がある.言語能力があっても,しばしばたくさんの単語の意味まちがい(semantics)や,社会的脈絡における言語およびコミュニケーション障害(social-pragmatics)を伴っている.
(認知障害)多くの自閉症者が,自閉症に特徴的な知能検査のパターンを示す.例えば,非言語性IQは言語性IQよりも高く,特異的なサブテスト間のばらつき(ブロックデザインのサブテストでは高得点で,理解力テストでは通常最低点)がみられる.しかし,非言語性IQと言語性IQの解離はいろいろであり,フルスケールのIQと言語性IQが共に70以上の自閉症者の80%は非言語性IQと言語性IQの間に有意な解離がみられない.その他の場合でも,非言語性IQが言語性IQよりも高いケースとその逆のケースの割合は半々である.DSM-IVでは,精神遅滞の診断を,知能機能が平均以下であること(IQ<70)と適応機能の障害の共存として定義している.自閉症者はIQだけから予測されるよりも適応機能の障害がより高度である.
(感覚運動障害)おおまかな運動機能や細かい運動能力の障害が自閉症者に多いと報告されており,筋トーヌスの低下や下肢失調,または運動機能におけるステレオタイピー(常同性)として認識されている.運動機能障害はIQが低いほど高度である.手や指の常同運動(マンネリズム),体を揺らす,普通でない姿勢も自閉症者の37%から95%に報告されており,しばしば小学校前の時期に表面化する.感覚処理能力は自閉症者の42%から88%で異常であり,物体の感覚的側面へのこだわり,周囲からの刺激に対する過剰反応や反応低下,感覚刺激に対する奇異反応などが含まれる.
(神経精神医学的障害,行動学的障害,および学術的障害)若年者の自閉症例でも,特異的な神経精神医学的障害は同定可能であり,それは自閉症症候の程度と相関している.機械的な知覚的プロセスに依存した課題の処理能力は温存されており,高度な概念的プロセスや理由づけ,解釈,まとめる能力,抽象化などを必要とする課題の到達点は低い.単純な処理と複雑な処理の到達点の解離は,言語や記憶,管理能力,運動機能,読み,数学,全体を把握する能力などの分野においても報告されている.しかし,これらの認知パターンだけで,自閉症を診断したり,自閉症でないと言い切ることはできない.
- 自閉症の診断のためには,いつ,どのような検査室検査が必要となるか?
(遺伝子検査)自閉症者の1%以上で染色体異常が報告されており,第15染色体長腕(15q11-q13)が最も多い.第15染色体長腕に異常があるケースの多くは中程度から重度の精神遅滞を呈する.典型的なAngelman症候群/Prader Willi症候群の欠損部位は約4百万塩基対の長さであり,自閉症でみられる染色体異常は,これにほぼ相当する部位の1個あるいは2個の過剰コピーを伴う通常母親由来の重複異常(duplication)であり,第15染色体の偽性重複中心体(pseudodicentric)(逆位重複)などの異型マーカー染色体として検出される.逆に,Angelman症候群は通常父親由来の15q11-q13の欠損であり,自閉症や重度精神遅滞児の中にもAngelman症候群はみられる.
(代謝検査)アミノ酸,炭水化物,プリン,ペプチド,およびミトコンドリア代謝における生まれつきの異常は,中毒に関する研究同様これまでに検討されたが,自閉症児においては代謝異常を呈する例は5%以下である.また,何人かの専門家達は非常にまれであると考えている.
(電気生理学的検査)自閉症児におけるてんかんの合併率は7%から14%と予想されている.成人期までの累積発生率は20%から35%である.痙攣発作の発症時期は早期小児期にピークがあり,青年期にもピークがある2峰性である.運動機能異常やてんかん家族歴の有無に関わらず,自閉症者におけるてんかん合併の危険因子の優位なものは精神遅滞である.
自閉症と,36ヶ月以前の早期退行,36ヶ月以後の小児期崩壊性障害,Landau-Kleffner症候群,スローウェーブ睡眠中の電気的痙攣てんかん状態(ESES)などとの関連があるのかは結論がでていない.退行を伴った自閉症や小児期崩壊性障害は,共に,てんかん発作や睡眠時脳波のてんかん型と関連している.退行を伴う自閉症児において脳波異常(てんかん型)が多い事実は,臨床的てんかんを合併した自閉症児との比較で報告されている.認知障害を示す退行を伴った児において,てんかんやてんかん型脳波異常の頻度はより高い.てんかんの発症年齢に関連した青年期における認知能力や言語能力の対応も,観察されているが,その原因や頻度については不明な点が多い.自閉症児で退行現象のあるサブグループと脳波で判明する良性局所性てんかんとの間にはおそらく因果関係があるものと思われる.自閉症の評価におけるイベント関連電位や磁気脳画像などの有用性については十分な証拠が得られていない.
(神経画像検査)1970年代と1980年代においては,自閉症児の標準評価としてCTが行われ,いろいろな脳画像上の異常が報告された.そのため自閉症児には構造的障害が背景として存在することが示唆されていた.この考え方はDamasioらがそのような異常は自閉症には関連のない偶然の合併異常であることを示したことで否定された.局所的な病変やその他の構造的異常の発生率は非常に低いことが報告され,病変の位置は自閉症の症候を説明できる部位にはなく,単なる合併であることが示された.自閉症児におけるMRI検査での異常の頻度は,健常コントロールと差がなかった.自閉症以外の障害を除外するために行われた,CTとMRI両者での検討でも有意な構造的脳異常は存在しないことが示された.
機能性MRIやSPECTまたはPETなどのような機能性画像検査法は,現在自閉症の評価に関する研究手段にすぎない.現時点では,自閉症の臨床診断における機能性神経画像研究の役割を支持する証拠は得られていない.
(その他の検査)微量成分の毛髪解析,セリアック病抗体,アレルギーテスト(特にグルテン,カゼイン,カンジダ,その他のかびに対する食物アレルギー),免疫学的または神経化学異常,ビタミンレベルのような微量栄養素,消化管透過性検査,便解析,尿中ペプチド,ミトコンドリア異常(乳酸とピルビン酸を含む),甲状腺機能検査,または赤血球グルタチオンペロキシダーゼ検査などのその他の検査の有用性を支持する証拠は不十分である.
レベル2:証拠に基づく勧告
(臨床実践のための勧告)
- 自閉症児の遺伝子検査,特に高解像度染色体検査(karyotype)および脆弱X症候群の検査は,精神遅滞が除外できない場合,脆弱X症候群の家族歴がある場合,精神遅滞の診断がなされていない場合,身体醜形障害的傾向がある場合などに行うべきである(スタンダード).しかし,高機能自閉症のケースでは,高解像度染色体検査や脆弱X症候群の検査で異常が見られる可能性はほとんどない.
- 選択的な代謝検査(スタンダード)は,次のように示唆的な臨床あるいは理学的所見が存在する場合に行われるべきである.それは,無気力,繰り返す嘔吐,低年齢でのてんかんなどがはっきりしている場合,身体醜形障害傾向や粗暴傾向のある場合,精神遅滞の証拠があったり精神遅滞を除外していない場合,出生時の適切なスクリーニング検査が行われたかはっきりしない場合などである.
- 自閉症児全員に脳波検査を行うべきかは,現時点ではエビデンスが不十分である.適切な徐波睡眠サンプリングでの睡眠時脳波検査の適応は,臨床的にてんかんがある場合,てんかんが潜在していることが疑われる場合,あらゆる年齢での(特によちよち歩きのころや小学校入学前での)退行現象(社会的機能やコミュニケーション機能の臨床的に有意な消失)がある場合などである(ガイドライン).
- 事象関連電位や磁気脳画像検査の記録は,現時点では研究段階である(ガイドライン).
- たとえ頭が大きいケースでも臨床的神経画像検査を自閉症の診断評価としてルーチンに行う意義があるかどうかは臨床的エビデンスが存在しない(ガイドライン).
- 微量成分の毛髪解析,セリアック病抗体,アレルギーテスト(特にグルテン,カゼイン,カンジダ,その他のかびに対する食物アレルギー),免疫学的または神経化学異常,ビタミンレベルのような微量栄養素,消化管透過性検査,便解析,尿中ペプチド,ミトコンドリア異常(乳酸とピルビン酸を含む),甲状腺機能検査,または赤血球グルタチオンペロキシダーゼ検査などの意義を支持する証拠は不十分である(ガイドライン).
(研究のための勧告)
- 電気生理学的方法のさらなる有用性を証明するための研究や,自閉症児,特に退行現象のあるケースでのてんかんの役割を明らかにするための研究が必要である.
- 候補遺伝子の研究や環境因子の研究がさらに追加されることが必要であり,自閉症の病態との関連を研究すべきである.
- DSM-IVやICD-10の基盤をなす行動学的症候のどれが実際的な生物学的有効性(validity)を持つのかを決定している遺伝子を同定することを中心目標に据えるべきである.
- 例えば,自閉症症候発現や退行現象の発現にのトリッガーとして寄与しているかもしれない非特異的感染やその他の免疫学的イベントなどの環境因子の評価についてのさらなる研究が必要である.
コンセンサスに基づくマネージメントの一般原則
次に記載する勧告は,このガイドライン(パラメーター)をまとめるにあたって参加した各機関の同意を得たコンセンサスに基づいている.
(サーベイランスとスクリーニング)アメリカでは,各州は合衆国公法105-17を遵守せねばならない.この法律は,障害者教育条例修正条項(1997-IDEA'97)で,36ヶ月以上の年齢の認定された障害児の適切な公的教育のためには迅速な紹介処置を行うことを定めており,誕生から35ヶ月未満の障害児のための早期介入サービスについても規定している.
(診断)自閉症の診断のためには,自閉症に関して少なくとも中等度の感度と良好な特異性のある診断法を使用すべきである.最近児について親が心配していることについて標準化されたインタビュー,自閉症に関連する行動歴,社会性に関連するあるいはコミュニケーションに関連する行動と遊びの直接的かつ構造化された観察などに十分な時間をかけるべきである.推薦する診断法は次に記する.
診断のための親に対するインタビュー
- The Gillian Autism Rating Scale
- The Parent Interview for Autism
- The Pervasive Developmental Disorders Screening Test-Stage 3
- The Autism Diagnostic Interview-Revised
診断のための観察法
- The Childhood Autism Rating Scale
- The Screening Tool for Autism in Two-Year-Olds
- The Autism Diagnostic Observation Schedule-Generic
(医学的および神経学的評価)新生児期の病歴と発達歴は,節目になるできごと,早期小児期での退行現象やその後の退行現象,脳症の既往,注意欠陥,てんかん,うつまたは躁,易刺激性・自傷・睡眠障害・摂食障害・異食症などの行動異常,などを含んでいるべきである.理学的および神経学的検査は,頭位(頭の大きさ),顔・手足,姿勢などの異常(これがある場合は遺伝子検査の必要性が示唆される),神経皮膚異常(紫外線ランプ検査が必要),歩行,声,反射,脳神経,言語的および非言語的言語と遊びを含む精神状態の検査,などが含まれるべきである.
(自閉症の評価とモニタリング)自閉症者の迅速で長期にわたる評価とモニタリングは,包括的学際的アプローチを必要とし,以下に記するような専門家の参加が一人あるいは複数含まれる.心理士,神経学専門医,会話-言語に関する専門医,聴覚に関する専門医,小児科医,小児精神科医,作業療法士,理学療法士,教育者および特殊教育専門家などである.軽度の自閉症者もまた適切な評価と適切な診断を受けるべきである.
最初の診断後,1年以内の再評価とその後のモニタリングは臨床実践において当然であり,その理由は発達レベルの比較的小さな変化が小学校入学前には自閉症のインパクトに影響を与えるからである.一般的には精密な診断法を繰り返す必要はないが,外来でフォローアップすることで,行動的問題点,環境における問題点,およびその他の発達に関する問題点を把握することが補助される.
(会話,言語,およびコミュニケーションの評価)包括的な会話-言語-コミュニケーションの評価は,会話-言語に関する専門医による言語発達スクリーニング検査で問題があった児全てに行われるべきである.しゃべる前のおよびしゃべるようになった児の両方において包括的評価は,年齢,認知レベルおよび社会的情緒能力を明らかにすべきであり,受容的言語,受容的コミュニケーション,表出言語,表出コミュニケーション,発声,発話,そしてしゃべれる児では自発言語サンプルの収集と解析などを含むべきで,それによって正式な言語テストスコアを補足することができる.
(認知および適応行動評価)認知評価は心理士あるいはその他のトレーニングされた専門家によって全ての自閉症児で行われるべきである.認知評価法は,精神年齢と実際年齢の評価のために適切であるべきで,認知レベルの低い場合でも標準化されており社会的能力に無関係な最新の標準値が設定されているべきである.また,言語性と非言語性能力については独立した評価法であり,全般的な能力も算出できるべきである.適応機能の評価は,認知能力におけるハンディキャップが評価された児全てで行われるべきである.特異的な評価法については,コンセンサスに基づいた勧告としては,the Vineland Adaptive Behavior Scalesとthe Scales of Independent Behavior-Revisedが推奨される.
(感覚運動評価および作業療法による評価)作業療法士や理学療法士による感覚運動スキルの評価は考慮されるべきで,全般的運動スキル,微細運動スキル,応用(praxis),感覚処理能力,異常または常同的マンネリズム,およびこれらの成分が自閉症者の人生に与えるインパクトなどが評価項目である.作業療法による評価は,障害が遊びや楽しみや日々の生活の活動を通した自己管理,または生産的課題処理(学校)や生産的仕事などの領域で機能的スキルまたは作業処理能力に障害が存在する場合に必要となる.自閉症児の全ての評価の一部としてルーチンに推薦されるわけではないが,感覚統合および応用テストは,個人レベルで感覚統合機能障害の特異パターンを検出するために使用されるかもしれない.
(神経心理学的評価,行動学的評価,学術能力評価)これらの評価は,必要な場合に行われるべきである.これらの評価により認知評価に加えて,社会的スキル,社会的相互関係,教育効果,問題行動,学習スタイル,モチベーション,強化,感覚機能,自己制御などの情報が得られる.適切な心理士または訓練されたヘルスケア専門家による家族資源評価が行われるべきで,適切なカウンセリングや家族教育に平行して,児の状態を親がどの程度理解しているか,家族の影響,才能,ストレス要因,適応状態,家族資源と家族支援などが把握される.